
dla pacjentów i lekarzy
Na czym polega terapia CAR-T w leczeniu nowotworów hematologicznych?
09.07.2022
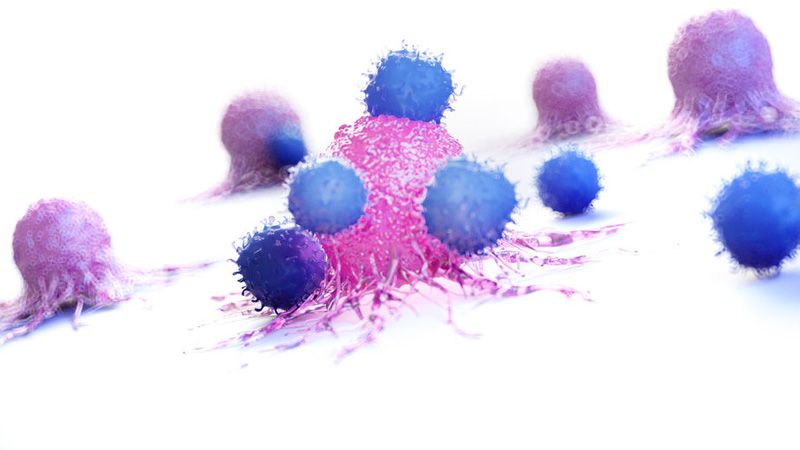
CAR-T, z angielskiego chimeric antigen receptor T-cell therapy, czyli terapia wykorzystująca zmodyfikowane (chimeryczne) limfocyty T, zaprogramowane w ten sposób, żeby przekierować ich naturalne działanie - udział w procesach - immunologicznych na aktywność antynowotworową. Jest to bardzo zaawansowana forma immunoterapii, medycyny spersonalizowanej i inżynierii genetycznej wykorzystywana przede wszystkim w leczeniu nowotworów hematologicznych takich jak m.in. ALL - ostra białaczka szpikowa u dzieci - z ang. acute lymphoblastic leukemia, szpiczak mnogi, rozlany chłoniak z dużych komórek B - DLBCL - z ang. diffuse large B-cell lymphoma.
Terapia CAR-T została po raz pierwszy zaakceptowana i dopuszczona do wykorzystania przez FDA w roku 2017 jako preparat tisagenlecleucel w leczeniu ostrej białaczki szpikowej z komórek B - B-ALL, B-Cell Acute Lymphoblastic Leukemia oraz jako preparat aksykabtagen cyloleucel wykorzystywany w terapii DLBCL . Jest więc to forma leczenia bardzo nowoczesna, będąca przedmiotem intensywnych badań naukowych w celu ulepszenia i poszerzenia zakresu jej zastosowań oraz, z roku na rok, oferująca nowe możliwości dla pacjentów.
Jak wygląda terapia CAR-T?
- W pierwszej kolejności pobierana jest krew pacjenta w celu pozyskania jego limfocytów T - komórek układu odpornościowego zaangażowanego w walkę z drobnoustrojami oraz komórkami nowotworowymi.
- W kolejnym etapie, za pomocą metod biologii molekularnej oraz inżynierii genetycznej, Limfocyty T są modyfikowane genetycznie do postaci limfocytów T z chimerycznym receptorem antygenowym (CAR), czyli CAR-T(chimeryczny, ponieważ łączy dwa rodzaje odpowiedzi swoistej układu odpornościowego – cytotoksycznej (limfocyty T) i humoralnej (przeciwciała)).
- W kolejnym etapie zmodyfikowane limfocyty CAR-T są namnażane w warunkach laboratoryjnych, następnie podaje się je w formie infuzji (kroplówki) pacjentowi.
- Zmodyfikowane i nauczone rozpoznawać komórki nowotworowe limfocyty CAR-T zaczynają swoją aktywność w organizmie pacjenta odnajdując komórki nowotworowe poprzez identyfikację specyficznych dla komórek nowotworowych antygenów i kierując przeciwko nim siły układu odpornościowego. Możliwość rozpoznania antygenu nowotworowego oraz ukierunkowania przeciwko niemu odpowiedzi immunologicznej są efektem modyfikacji genetycznej opisanej w punkcie 2. Skutkiem tego działania, jeśli terapia okaże się skuteczna, jest zniszczenie komórek nowotworowych i oczekiwana remisja choroby nowotworowej.
- Terapia CAR-T jest podawana jednorazowo, ponieważ po wprowadzeniu komórek CAR, te zaczynają krążyć we krwi pacjenta i reprodukują się tam samoistnie w związku z czym jej działanie utrzymuje się przez długi czas i nie ma potrzeby powtórnego podawania komórek.
- How Does CAR T-Cell Therapy Work in Treating Cancer?, Cancer.net
- CAR T-Cell Immunotherapy: The 2018 Advance of the Year, Cancer.net
- Terapia CAR-T w onkologii i w innych dziedzinach medycyny, Termedia
- Terapia CAR-T refundowana od 1 września 2021 roku. Przełom w leczeniu ALL w Polsce?, Hematoonkologia.pl
- Chimeric antigen receptor T cell, en.wikipedia.org
Działania niepożądane
Terapia CAR-T mimo swojej efektywności i innowacyjności niesie za sobą ryzyko poważnych skutków ubocznych. Dwa najbardziej powszechne oraz najpoważniejsze skutki niepożądane terapii CAR-T to CRS - z angielskiego: cytokine release syndrome (zespół uwalniania cytokin) oraz zaburzenia neurologiczne. CRS to zaburzenie cząsteczek zaangażowanych w regulacje reakcji odpornościowej (cytokin), objawiające się gorączką, spadkiem ciśnienia tętniczego, dusznością oraz możliwymi innymi zaburzeniami.
Ciężki CRS może być zagrożeniem życia i może wymagać leczenia na oddziale intensywnej terapii. Zaburzenia neurologiczne w przebiegu CAR-T to przede wszystkim zaburzenia pamięci, a także obniżenie świadomości, halucynacje i problemy z mową. W wielu przypadkach objawy te przechodzą samoistnie w ciągu kilku dni, niestety zdarzyły się również zgony w przebiegu zaburzeń neurologicznych wywołanych terapią CAR-T.
Terapia CAR-T mimo swojej bardzo wysokiej skuteczności wciąż pozostaje terapią ostatniej szansy z uwagi na niską dostępności, wysokie koszty (około 1 mln zł) oraz wysoki poziom reakcji niepożądanych. Mimo wszystko jest to rozwiązanie bardzo ekscytujące z punktu widzenia naukowego i klinicznego, ponieważ daje nadzieję na leczenie pacjentów, którzy wyczerpali już możliwości terapeutyczne. Dodatkowo jest to przykład medycyny spersonalizowanej, ponieważ lek - komórki CAR są w całości przygotowywane na potrzeby jednego, konkretnego pacjenta, z jego własnych komórek.
W fazie badań jest około 300 projektów wykorzystujących terapię CAR-T nie tylko w terapii nowotworów hematologicznych, ale również guzów litych takich jak rak piersi lub płuca oraz pojawiają się próby wykorzystania tej terapii poza onkologią w leczeniu chorób alergicznych oraz astmy.
Dostępność CAR-T w Polsce
Od 01.09.2021 terapia CAR-T jest w Polsce refundowana w niektórych przypadkach m.in. w nawrotowej lub opornej na leczenie ostrej białaczce limfoblastycznej z komórek B u dzieci i dorosłych przed 25. rokiem życia zakłada się refundację preparatu tisagenlecleucel pod warunkiem leczenia zostanie w certyfikowanym ośrodku medycznym i ścisłego monitorowania. Warto zaznaczyć przełomowy charakter objęcia terapii CAR-T refundacją, gdyż jest to pierwszy przypadek w Polsce refundowania tak skomplikowanego i zaawansowanego sposobu leczenia tzn. leczenia zindywidualizowanego, w którym lek jest tworzony specjalnie dla potrzebującego go pacjenta.
Opracowanie:
lek. Tomasz Sylwestrzak